
COVID-19-Pandemie in Deutschland: Wie gefährlich ist die "zweite Welle" wirklich?
von Falko Looff
Seit Wochen ist von Politikern und Mainstream-Medien zu hören, das Coronavirus sei hochgefährlich. Es wird ein Bild vermittelt, als würde es die Menschen in Scharen dahinraffen. Die Kanzlerin scheute sich erst kürzlich nicht, das Virus mit der Spanischen Grippe zu vergleichen, die vor rund 100 Jahren weltweit mindestens etwa 50 Millionen Tote – beinahe so viele wie im gesamten Zweiten Weltkrieg – forderte. Doch wie berechtigt sind solche Vergleiche?
Immerhin musste die "Corona-Lage" bereits für viele nicht-medizinische Maßnahmen herhalten: Die aktuellen massiven Einschnitte im öffentlichen Leben sowie bei Grund- und Freiheitsrechten, das künstliche Herunterfahren großer Teile der Wirtschaft und die damit eng verbundene Gefährdung zahlreicher wirtschaftlicher Existenzen sowie nicht zuletzt die Ausweitung der Staatsverschuldung. Begründet wurde dies alles damit, dass die Zahl der positiv Getesteten in den letzten Wochen wieder stark anstieg und dass für die Krankenhäuser – insbesondere bei Intensivbetten – die Gefahr einer Überlastung bestünde. Doch inwieweit ist dies eigentlich zutreffend?

PCR-Breitentestungen bringen nur bedingt Erkenntnisgewinn
Hierzu muss zunächst gesagt werden, dass der bei den Breitentestungen angewandte PCR-Test sogenannte Sequenzen nachweist – also Nukleinsäuren, die im Virus enthalten sind. Oder anders ausgedrückt: Der Test reagiert auf einzelne Bestandteile, die vom Virus stammen können und gibt keine Auskunft darüber, ob das Virus vollständig im Körper der getesteten Person vorhanden ist. Ein positives Testergebnis erlaubt somit keinen Rückschluss auf eine tatsächliche Infektion im landläufigen Verständnis und erst recht nicht darüber, ob eine Person auch selbst infektiös – also für andere ansteckend – ist. Denn ein sicherer Virusnachweis könnte nur durch Vermehrung in einer Zellkultur erfolgen.
Die Sprachregelung von Politikern, RKI-Vertretern und Mainstream-Medien, die allesamt "positiv Getestete" mit "Infizierten" und mit "Infektiösen" gleichsetzen, ist mehr als irreführend, da schlicht unsachgemäß. Insofern kann die Zahl der positiv Getesteten, die aktuell vor allen anderen Zahlen als Argument in der öffentlichen Kommunikation und damit als Grundlage für politische Entscheidungen herhalten muss, eigentlich nur als Indikator für Tendenzentwicklungen herangezogen werden.
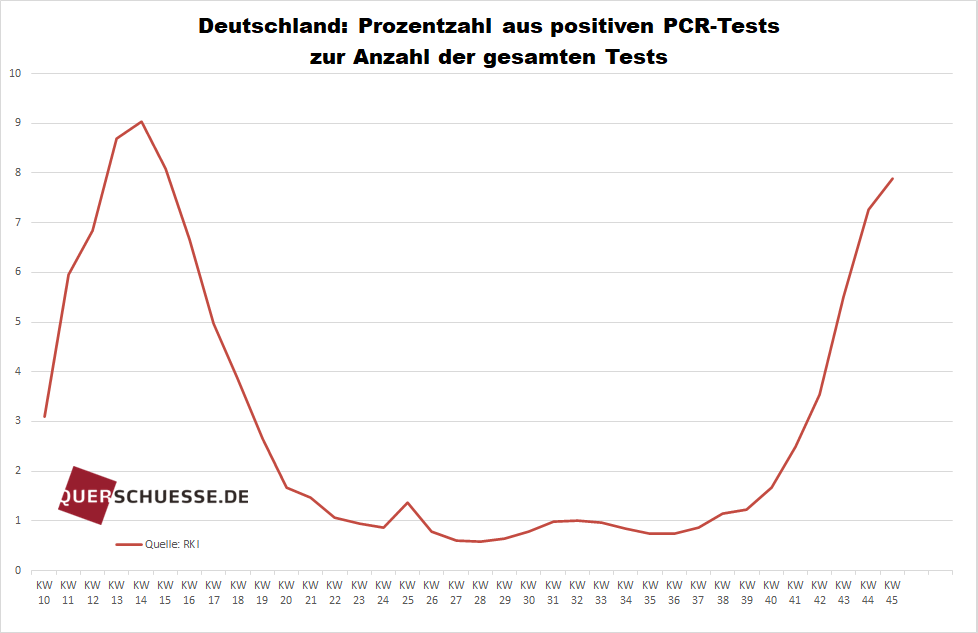
Ansonsten ist – was die Testungen angeht – deren Zahl gegenüber dem Frühjahr deutlich gesteigert worden. Entsprechend liegt es auf der Hand, dass es nach absoluten Zahlen auch mehr positiv Getestete geben muss und tatsächlich gibt. Eine Fokussierung auf diese absoluten Zahlen, wie bei im Mainstream veröffentlichten Meinungen meist üblich, ist geradezu fatal, da sie schlichtweg keine Aussagekraft besitzen. Wenn man die Testungen im oben genannten Sinne des Erkennens einer Tendenzentwicklung heranziehen möchte, kann allein das Verhältnis zwischen der Anzahl der Testungen und der Anzahl von dabei positiv Getesteten (Positivquote) maßgeblich sein.
Dieser Quotient von Letzterer zur Gesamtzahl lag während des Sommers über Monate stabil bei Werten um 1 Prozent. Dies liegt übrigens innerhalb der Spanne der statistischen Fehlerquote des PCR-Tests. Das Virus war also bereits praktisch nicht mehr sicher nachweisbar oder verschwunden. Erst seit der Kalenderwoche (KW) 39 – also ab 21. September – begann dieser Wert, sich wieder nach oben zu verändern und lag zuletzt in der KW 45 (bis 8. November) bei knapp 8 Prozent. Der bisherige Höchstwert wurde in der KW 14 (Anfang Mai) mit 9 Prozent ermittelt. So gesehen liegt also in der Tat derzeit tendenziell ein gegenüber dem Sommer erhöhtes "Infektionsgeschehen" vor.
Kaum tatsächlich Erkrankte
Doch lässt sich daraus auch ein entsprechender Anstieg sogenannter symptomatischer Fälle – also der Zahl tatsächlich Erkrankter – ableiten? Dies kann – wie oben ausgeführt – aufgrund der Ungenauigkeit und auch Fehlerhaftigkeit der PCR-Tests eben nur sehr bedingt, also tendenzbetrachtend, bejaht werden. Hilfreicher ist hier vielmehr der Rückgriff auf das sogenannte Sentinel-System ("sentinel" (engl.) für "Wachposten"). Dieses war übrigens ursprünglich vom RKI selbst aufgebaut worden, vor allem, um in der Vergangenheit den Verlauf der jährlichen Grippewellen zu beobachten.
Das System, an dem rund 1 Prozent der Allgemeinarztpraxen Deutschlands teilnehmen, funktioniert so: Wenn ein Patient mit Atemwegs- oder grippeähnlichen Symptomen kommt, wird eine Probe an ein Referenzlabor gesandt, das mit anerkannten Standards eine umfassende virologische Untersuchung durchführt. Es handelt sich hier also – anders als bei den PCR-Breitentestungen – um symptomatische Personen, also um tatsächlich Erkrankte, die eben wegen ihrer tatsächlichen Symptome einen Arzt aufsuchen. Dieses System bietet somit ein repräsentatives Bild über Krankheitsentwicklungen auf methodisch und statistisch abgesicherter Basis. Seit der KW 11 werden dort auch SARS-CoV-2-Fälle erfasst, jedoch wird dem Sentinel-System in der vom Mainstream öffentlich geführten Debatte praktisch keinerlei Beachtung geschenkt.
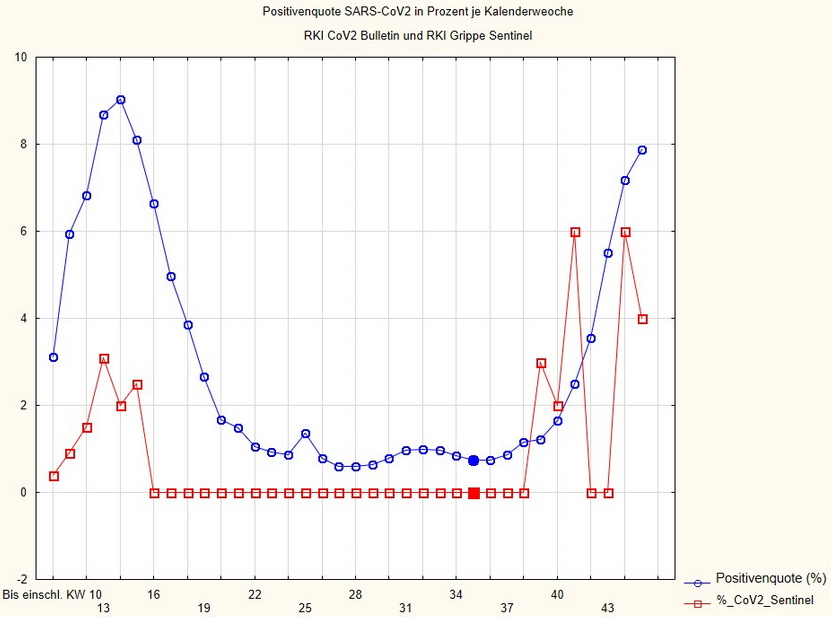
Demnach gab es seit der KW 16 (13. April) keinen einzigen SARS-CoV-2-Nachweis mehr. Erst in der KW 39 wurden wieder entsprechende echte Virennachweise – also durch Vermehrung in einer Zellkultur – erbracht. Es kann nicht oft genug darauf hingewiesen werden, dass der PCR-Test eben dies nicht leistet, sondern lediglich "Nukleinsäure-Schnipsel" dieses Virus identifiziert. Setzt man nun analog zu den PCR-Breitentestungen die im Sentinel-System positiv auf Corona getesteten Fälle zur Gesamtheit der dort untersuchten Fälle ins Verhältnis, ergibt sich eine deutliche Diskrepanz gegenüber den Ergebnissen bei dem weniger sicheren, erstgenannten Verfahren.
Demnach schwankt die entsprechende Quote seit der KW 39 zwischen 0 Prozent (KW 42 und 43) und 6 Prozent (KW 41 und 44) und lag zuletzt in der KW 45 bei 4 Prozent. Rhino-Viren und andere Viren sind dagegen durchaus bei etwa 55 Prozent der Patienten in den Sentinel-Praxen anzutreffen. Anders ausgedrückt: Wer in diesen Tagen wegen Atemwegserkrankungen zum Arzt geht, ist in den seltensten Fällen tatsächlich an COVID-19 erkrankt. Maßnahmen wie Maskentragen können für die niedrigen Werte im Übrigen kaum verantwortlich sein. Denn sonst wäre ebenso ein Rückgang der anderen Virusinfektionen zu beobachten, was sich jedoch aus den Daten der Sentinel-Praxen eben nicht ergibt.
Anteil positiv getesteter Verstorbener sinkt
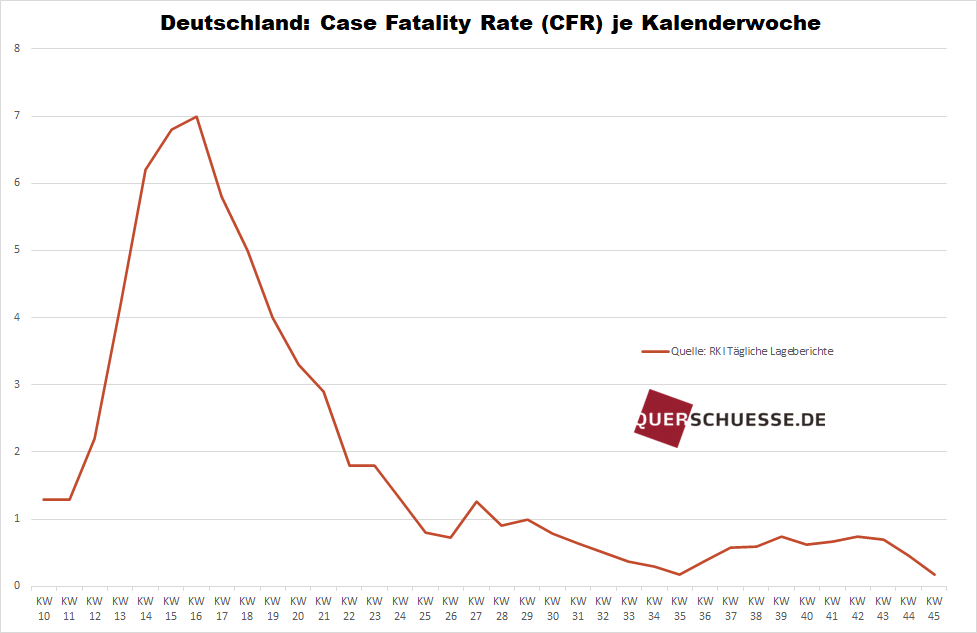
Noch ein weiterer Wert gibt Aufschluss. So lässt sich darstellen, wie hoch der Verstorbenen-Anteil an der Zahl der bei den PCR-Breitentestungen positiv Getesteten ist. Lag dieser Wert im Frühjahr noch bei bis zu 7 Prozent in der Spitze (Mitte April), so bewegt er sich nunmehr seit Wochen konstant unter 1 Prozent, zuletzt in der KW 45 bei 0,2 Prozent. Zudem sind die Positivquote und der Anteil Verstorbener – und zwar anders als im Frühjahr – statistisch nicht signifikant gekoppelt, was wiederum auf insgesamt eher milde Verläufe hindeutet. Oder anders ausgedrückt: Selbst wenn die absolute Zahl der tatsächlich Erkrankten steigen sollte, verläuft die Krankheit nur in sehr seltenen Fällen tödlich. Wie ferner auch die Daten des Statistischen Bundesamts belegen, gibt es bislang keine Übersterblichkeit durch Corona.
Keine Überlastung bei der Belegung der Intensivbetten zu erwarten
Bleibt also noch die Frage, ob eine Überlastung bei der Belegung der Intensivbetten droht. Insgesamt stehen in Deutschland 28.305 Intensivbetten zur Verfügung, davon sind aktuell (16. November) 21.355 belegt. Die Zahl der COVID-19-Intensivpatienten beträgt 3.436. Dies entspricht 12,1 Prozent (zum Hoch im Frühjahr waren es 12,3 Prozent) aller vorhandenen Intensivbetten und 16,1 Prozent aller derzeit belegten Intensivbetten. Obendrein sind 6.950 Intensivbetten frei. Zudem gibt es eine zusätzliche theoretische Notfallreserve mit weiteren 12.125 Intensivbetten, die praktisch aktiviert werden könnte. Der Anteil der belegten Intensivbetten schwankt zudem seit Wochen etwa in der gleichen Größenordnung. Und bis zum Stichtag am 31. Juli 2020 sind sogar 5.062 Intensivbetten von den 33.367 vormals vorhandenen abgebaut worden.
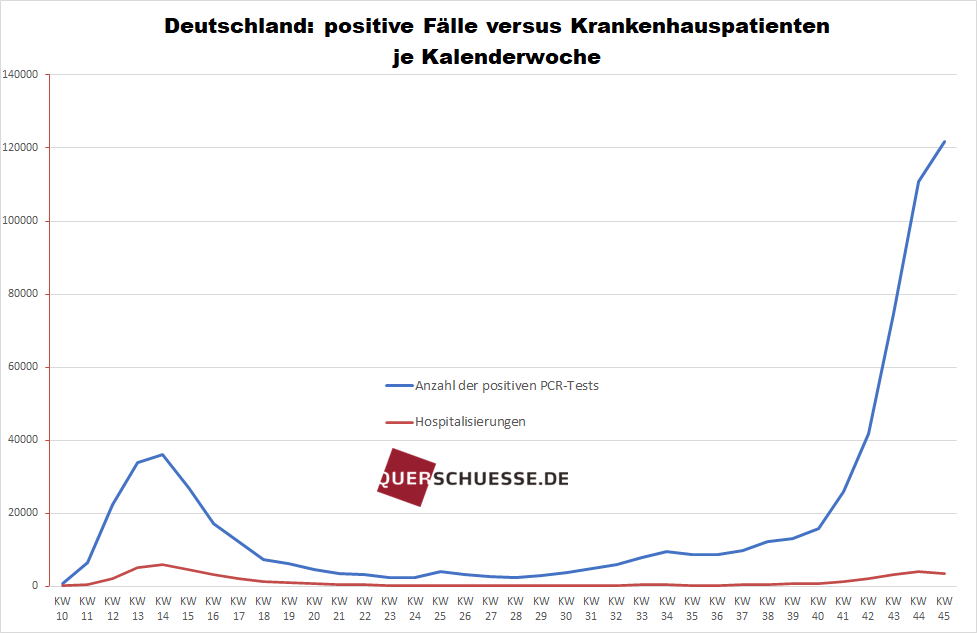
Wie auch immer man es drehen und wenden mag – ein Killervirus sieht anders aus. Und die Evidenz für eine epidemische Notlage von nationaler Tragweite ist keineswegs gesichert.
Mehr zum Thema - Corona-Einschränkungen: Merkel stimmt Bürger auf harten Winter ein
Durch die Sperrung von RT zielt die EU darauf ab, eine kritische, nicht prowestliche Informationsquelle zum Schweigen zu bringen. Und dies nicht nur hinsichtlich des Ukraine-Kriegs. Der Zugang zu unserer Website wurde erschwert, mehrere Soziale Medien haben unsere Accounts blockiert. Es liegt nun an uns allen, ob in Deutschland und der EU auch weiterhin ein Journalismus jenseits der Mainstream-Narrative betrieben werden kann. Wenn Euch unsere Artikel gefallen, teilt sie gern überall, wo Ihr aktiv seid. Das ist möglich, denn die EU hat weder unsere Arbeit noch das Lesen und Teilen unserer Artikel verboten. Anmerkung: Allerdings hat Österreich mit der Änderung des "Audiovisuellen Mediendienst-Gesetzes" am 13. April diesbezüglich eine Änderung eingeführt, die möglicherweise auch Privatpersonen betrifft. Deswegen bitten wir Euch bis zur Klärung des Sachverhalts, in Österreich unsere Beiträge vorerst nicht in den Sozialen Medien zu teilen.
